الأكسجين هو أحد العناصر التي تدعم الحياة
الميتوكوندريا هي أهم مكان للأكسدة الحيوية في الجسم. في حال نقص الأكسجين في الأنسجة، لا يمكن لعملية الفسفرة التأكسدية للميتوكوندريا أن تستمر بشكل طبيعي. ونتيجةً لذلك، يتعطل تحويل ADP إلى ATP، ولا تتوفر طاقة كافية للحفاظ على الأداء الطبيعي لمختلف الوظائف الفسيولوجية.
إمداد الأنسجة بالأكسجين
محتوى الأكسجين في الدم الشرياني CaO2 = 1.39 * Hb * SaO2 + 0.003 * PaO2 (mmHg)
قدرة نقل الأكسجين DO2=CO*CaO2
الحد الزمني الذي يتحمله الأشخاص العاديون لتوقف التنفس
أثناء تنفس الهواء: 3.5 دقيقة
عند استنشاق 40% من الأكسجين: 5.0 دقيقة
عند استنشاق 100٪ من الأكسجين: 11 دقيقة
تبادل الغازات في الرئة
الضغط الجزئي للأكسجين في الهواء (PiO2): 21.2 كيلو باسكال (159 ملم زئبق)
الضغط الجزئي للأكسجين في خلايا الرئة (PaO2): 13.0 كيلو باسكال (97.5 ملم زئبق)
الضغط الجزئي الوريدي المختلط للأكسجين (PvO2): 5.3 كيلو باسكال (39.75 ملم زئبق)
ضغط الأكسجين النبضي المتوازن (PaO2): 12.7 كيلو باسكال (95.25 ملم زئبق)
أسباب نقص الأكسجين في الدم
- نقص التهوية السنخي (أ)
- عدم التناسب في التهوية/التروية (VA/Qc)
- انخفاض التشتت(Aa)
- زيادة تدفق الدم من التحويلة اليمنى إلى اليسرى (زيادة Qs/Qt)
- نقص الأكسجين الجوي (I)
- نقص الأكسجين الاحتقاني
- نقص الأكسجين الناتج عن فقر الدم
- نقص الأكسجين السام للأنسجة
الحدود الفسيولوجية
يُعتقد عمومًا أن PaO2 هو 4.8 كيلو باسكال (36 مم زئبق) وهو حد بقاء جسم الإنسان
مخاطر نقص الأكسجين
- المخ: سيحدث ضرر لا يمكن إصلاحه إذا توقف إمداد الأكسجين لمدة 4-5 دقائق.
- القلب: يستهلك القلب كمية أكبر من الأكسجين مقارنة بالدماغ وهو الأكثر حساسية.
- الجهاز العصبي المركزي: حساس، ضعيف التحمل
- التنفس: الوذمة الرئوية، تشنج القصبات الهوائية، القلب الرئوي
- الكبد والكلى وغيرها: استبدال الحمض، فرط بوتاسيوم الدم، زيادة حجم الدم
علامات وأعراض نقص الأكسجين الحاد
- الجهاز التنفسي: صعوبة في التنفس، وذمة رئوية
- أمراض القلب والأوعية الدموية: خفقان، عدم انتظام ضربات القلب، الذبحة الصدرية، توسع الأوعية الدموية، الصدمة
- الجهاز العصبي المركزي: النشوة، الصداع، التعب، ضعف الحكم، السلوك غير الدقيق، الخمول، الأرق، نزيف الشبكية، التشنجات، الغيبوبة.
- أعصاب العضلات: ضعف، رعشة، فرط المنعكسات، ترنح
- الأيض: احتباس الماء والصوديوم، الحماض
درجة نقص الأكسجين في الدم
خفيف: لا يوجد زرقة PaO2>6.67KPa (50mmHg)؛ SaO2<90%
متوسط: PaO2 أزرق 4-6.67 كيلو باسكال (30-50 مم زئبق)؛ SaO2 60-80%
شديد: زرقة ملحوظة PaO2<4KPa(30mmHg); SaO2<60%
PvO2 الأكسجين الوريدي المختلط الضغط الجزئي
يمكن أن يمثل PvO2 متوسط PO2 لكل نسيج ويعمل كمؤشر على نقص الأكسجين في الأنسجة.
القيمة الطبيعية لـ PVO2: 39±3.4 ملم زئبق.
<35 مم زئبق نقص الأكسجين في الأنسجة.
لقياس PVO2، يجب أخذ الدم من الشريان الرئوي أو الأذين الأيمن.
دواعي استعمال العلاج بالأكسجين
يقترح تيرمو إيشيهارا PaO2=8Kp(60mmHg)
PaO2<8Kp، بين 6.67-7.32Kp (50-55mmHg) مؤشرات للعلاج بالأكسجين على المدى الطويل.
PaO2=7.3Kpa(55mmHg) العلاج بالأكسجين ضروري
إرشادات العلاج بالأكسجين الحاد
المؤشرات المقبولة:
- نقص الأكسجين الحاد (PaO2<60mmHg;SaO<90%)
- توقف نبضات القلب والتنفس
- انخفاض ضغط الدم (ضغط الدم الانقباضي <90 مم زئبق)
- انخفاض الناتج القلبي والحماض الأيضي (HCO3 <18mmol / L)
- ضائقة تنفسية (R>24/دقيقة)
- التسمم بأول أكسيد الكربون
فشل الجهاز التنفسي وعلاج الأكسجين
فشل تنفسي حاد: استنشاق الأكسجين غير المنضبط
ARDS: استخدم جهاز التنفس، وكن حذرًا بشأن التسمم بالأكسجين
التسمم بأول أكسيد الكربون: الأكسجين عالي الضغط
فشل الجهاز التنفسي المزمن: العلاج بالأكسجين المتحكم فيه
ثلاثة مبادئ رئيسية للعلاج بالأكسجين المتحكم:
- في المرحلة المبكرة من استنشاق الأكسجين (الأسبوع الأول)، تركيز استنشاق الأكسجين <35٪
- في المرحلة المبكرة من العلاج بالأكسجين، يتم الاستنشاق المستمر لمدة 24 ساعة
- مدة العلاج: >3-4 أسابيع→ استنشاق الأكسجين المتقطع (12-18 ساعة/يوم) * نصف عام
→العلاج بالأكسجين في المنزل
تغير أنماط PaO2 و PaCO2 أثناء العلاج بالأكسجين
إن مدى الزيادة في PaCO2 في أول 1 إلى 3 أيام من العلاج بالأكسجين هو ارتباط إيجابي ضعيف بقيمة تغير PaO2 * 0.3-0.7.
يبلغ ضغط ثاني أكسيد الكربون في الدم تحت تأثير التخدير باستخدام ثاني أكسيد الكربون حوالي 9.3 كيلو باسكال (70 ملم زئبق).
قم بزيادة PaO2 إلى 7.33 كيلو باسكال (55 ملم زئبق) خلال 2-3 ساعات من استنشاق الأكسجين.
في منتصف المدة (7-21 يومًا)؛ ينخفض PaCO2 بسرعة، ويظهر PaO2↑ ارتباطًا سلبيًا قويًا.
في الفترة اللاحقة (الأيام 22-28)، لا يكون PaO2↑ ذا أهمية، وينخفض PaCO2 بشكل أكبر.
تقييم تأثيرات العلاج بالأكسجين
PaO2-PaCO2: 5.3-8 كيلو باسكال (40-60 ملم زئبق)
التأثير ملحوظ: الفرق> 2.67 كيلو باسكال (20 مم زئبق)
تأثير علاجي مرضي: الفرق هو 2-2.26 كيلو باسكال (15-20 ملم زئبق)
فعالية ضعيفة: الفرق <2 كيلو باسكال (16 مم زئبق)
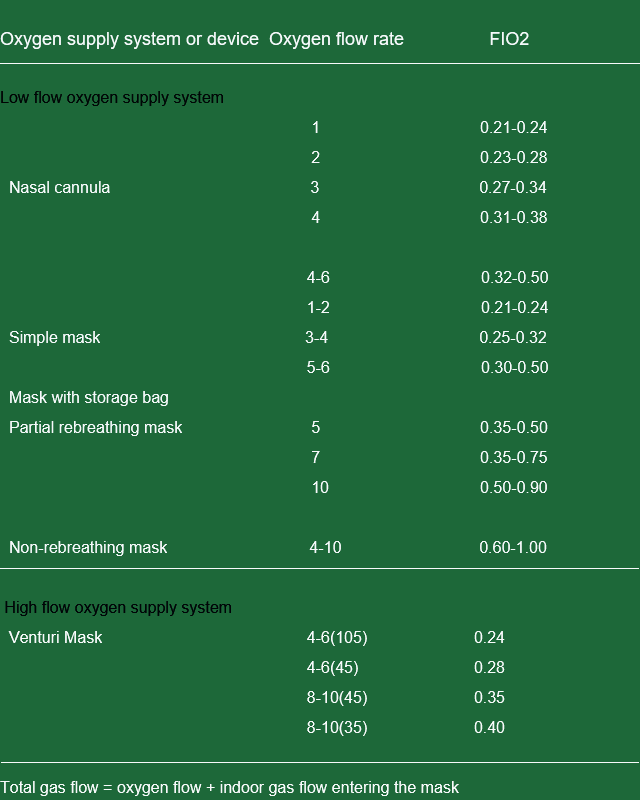
مراقبة وإدارة العلاج بالأكسجين
- راقب غازات الدم، والوعي، والطاقة، والزرقة، والتنفس، ومعدل ضربات القلب، وضغط الدم، والسعال.
- يجب ترطيب الأكسجين وتدفئته.
- تأكد من سلامة القسطرة والانسدادات الأنفية قبل استنشاق الأكسجين.
- بعد استنشاق الأكسجين مرتين، يجب تنظيف أدوات استنشاق الأكسجين وتطهيرها.
- افحص مقياس تدفق الأكسجين بانتظام، وعقّم زجاجة الترطيب، وغيّره يوميًا. مستوى السائل حوالي ١٠ سم.
- من الأفضل أن يكون لديك زجاجة ترطيب والحفاظ على درجة حرارة الماء عند 70-80 درجة.
المزايا والعيوب
قنية الأنف واحتقان الأنف
- المميزات: بسيطة، مريحة، لا تؤثر على المرضى، السعال، الأكل.
- السلبيات: التركيز غير ثابت، يتأثر بسهولة بالتنفس، تهيج الغشاء المخاطي.
قناع
- المميزات: التركيز ثابت نسبيًا والتحفيز قليل.
- السلبيات: يؤثر على عملية إخراج البلغم وتناول الطعام إلى حد ما.
دواعي سحب الأكسجين
- الشعور بالوعي والشعور بالتحسن
- يختفي الزرقة
- PaO2>8KPa (60mmHg)، لا ينخفض PaO2 بعد 3 أيام من سحب الأكسجين
- Paco2<6.67 كيلو باسكال (50 مم زئبق)
- التنفس أصبح أكثر سلاسة
- ينخفض معدل ضربات القلب، ويتحسن اضطراب النظم، ويعود ضغط الدم إلى طبيعته. قبل سحب الأكسجين، يجب إيقاف استنشاقه (١٢-١٨ ساعة يوميًا) لمدة ٧-٨ أيام لمراقبة تغيرات غازات الدم.
دواعي استعمال العلاج بالأكسجين على المدى الطويل
- PaO2< 7.32KPa (55mmHg)/PvO2< 4.66KPa (55mmHg)، والحالة مستقرة، ولم يتغير غاز الدم والوزن وFEV1 كثيرًا في غضون ثلاثة أسابيع.
- التهاب الشعب الهوائية المزمن وانتفاخ الرئة مع FEV2 أقل من 1.2 لتر
- نقص الأكسجين الليلي أو متلازمة انقطاع النفس النومي
- الأشخاص الذين يعانون من نقص الأكسجين الناتج عن ممارسة الرياضة أو مرض الانسداد الرئوي المزمن في مرحلة الهدوء والذين يرغبون في السفر لمسافات قصيرة
يتضمن العلاج بالأكسجين طويل الأمد استنشاق الأكسجين بشكل مستمر لمدة تتراوح بين ستة أشهر وثلاث سنوات
الآثار الجانبية والوقاية من العلاج بالأكسجين
- التسمم بالأكسجين: الحد الأقصى الآمن لتركيز الأكسجين المُستنشق هو ٤٠٪. قد يحدث التسمم بالأكسجين بعد تجاوز ٥٠٪ لمدة ٤٨ ساعة. الوقاية: تجنب استنشاق الأكسجين بتركيزات عالية لفترات طويلة.
- انخماص الرئة: الوقاية: التحكم في تركيز الأكسجين، وتشجيع التقلب بشكل متكرر، وتغيير أوضاع الجسم، وتعزيز إخراج البلغم.
- إفرازات الجهاز التنفسي الجافة: الوقاية: تعزيز ترطيب الغاز المستنشق واستنشاق الهباء الجوي بانتظام.
- تضخم النسيج الليفي للعدسة الخلفية: يُلاحظ فقط لدى حديثي الولادة، وخاصةً الخُدّج. الوقاية: الحفاظ على تركيز الأكسجين أقل من 40%، والتحكم في ضغط الأكسجين (PaO2) بين 13.3 و16.3 كيلو باسكال.
- تثبيط تنفسي: يُلاحظ لدى المرضى الذين يعانون من نقص الأكسجين واحتباس ثاني أكسيد الكربون بعد استنشاق تركيزات عالية من الأكسجين. الوقاية: أكسجة مستمرة بتدفق منخفض.
التسمم بالأكسجين
المفهوم: يسمى التأثير السام على خلايا الأنسجة الناتج عن استنشاق الأكسجين عند ضغط 0.5 جوي بالتسمم الأكسجيني.
يعتمد حدوث سمية الأكسجين على الضغط الجزئي للأكسجين وليس على تركيز الأكسجين
نوع التسمم بالأكسجين
التسمم الرئوي بالأكسجين
السبب: استنشاق الأكسجين عند ضغط جوي واحد تقريبًا لمدة 8 ساعات
المظاهر السريرية: ألم خلف القص، سعال، ضيق تنفس، انخفاض في السعة الحيوية، وانخفاض في ضغط الأكسجين في الدم. تظهر على الرئتين آفات التهابية، مع تسلل خلوي التهابي، واحتقان، ووذمة، وانخماص رئوي.
الوقاية والعلاج: التحكم في تركيز ووقت استنشاق الأكسجين
التسمم بالأكسجين الدماغي
السبب: استنشاق الأكسجين فوق 2-3 ضغط جوي
المظاهر السريرية: ضعف البصر والسمع، غثيان، تشنجات، إغماء، وأعراض عصبية أخرى. في الحالات الشديدة، قد تحدث غيبوبة ووفاة.
وقت النشر: ١٢ ديسمبر ٢٠٢٤
